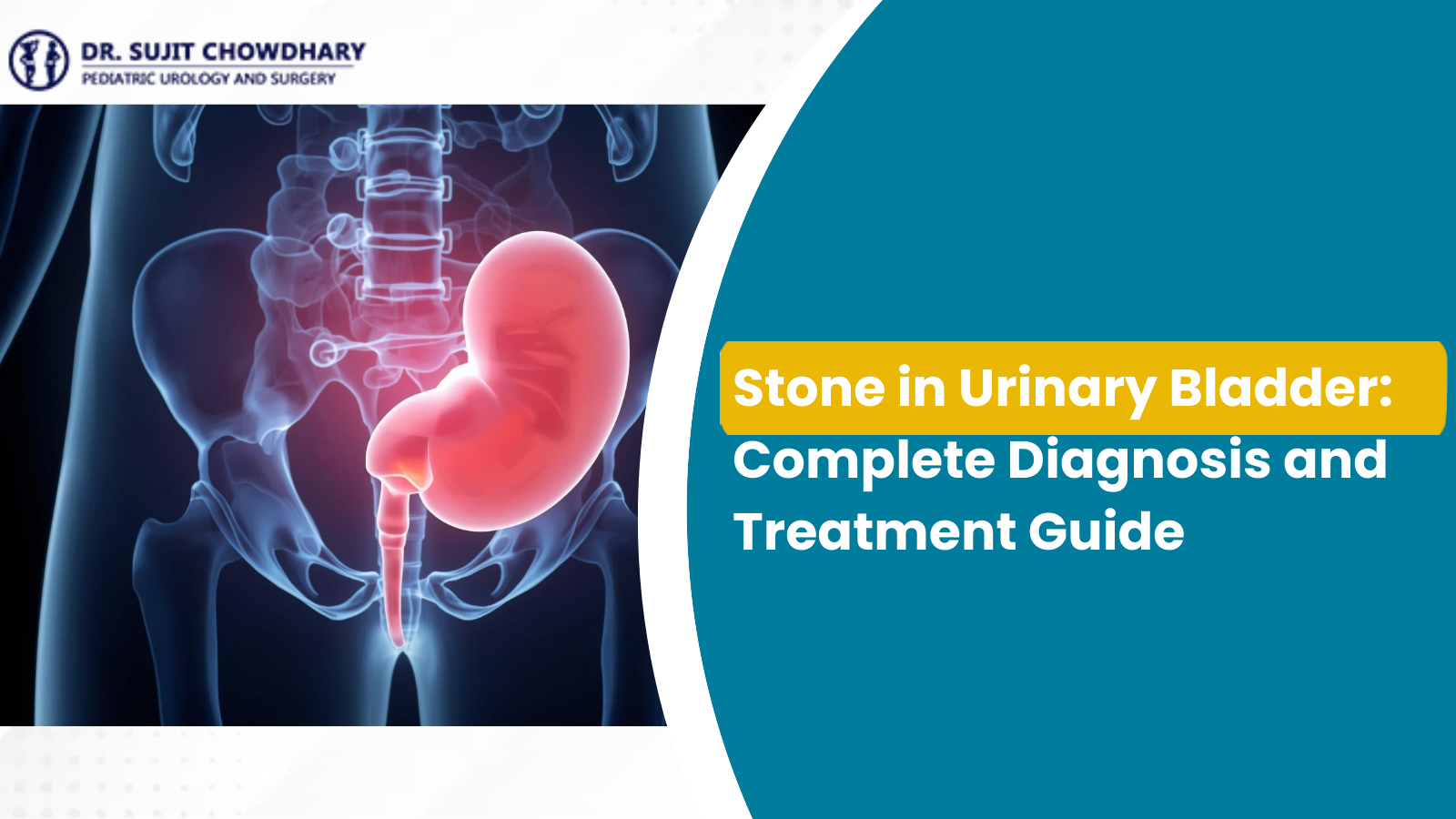
यह सुनकर कि एक बच्चे को एक मूत्राशय में पथरी माता-पिता को उनके ट्रैक में रोक सकते हैं। एक पल जीवन सामान्य लगता है, अगले ही पल स्कैन, परीक्षण, नए चिकित्सा शब्द और एक बहुत ही डरा हुआ छोटा चेहरा आश्वासन की तलाश में होता है। दर्द, सर्जरी और गुर्दे और मूत्राशय के दीर्घकालिक स्वास्थ्य के बारे में चिंता करना स्वाभाविक है।
मूत्राशय की पथरी मूत्र से खनिजों से बनी छोटी, कठोर गांठें होती हैं जो मूत्राशय के अंदर बहुत लंबे समय तक रहती हैं। जब मूत्राशय ठीक से खाली नहीं होता है, तो ये खनिज आपस में चिपक जाते हैं और एक पत्थर बनाते हैं। बच्चों में, यह अक्सर तब होता है जब एक अंतर्निहित मूत्र संबंधी समस्या होती है, जैसे कि कमजोर मूत्राशय की मांसपेशी, एक तंत्रिका समस्या, या जन्म से मौजूद एक संरचनात्मक समस्या।
अच्छी खबर यह है कि मूत्राशय की पथरी का उपचार बच्चों में बहुत उन्नत है। जल्दी के साथ मूत्राशय की पथरी का निदान , अधिकांश बच्चे अच्छी तरह से ठीक हो जाते हैं, सामान्य गतिविधियों में वापस जाते हैं, और दीर्घकालिक क्षति से बचते हैं। आधुनिक विकल्पों में दवा शामिल है मूत्राशय की पथरी का विघटन , कोमल एंडोस्कोपिक प्रक्रियाएं, और अत्यधिक सटीक मूत्राशय की पथरी के लिए लेजर उपचार .
25 से अधिक वर्षों के लिए, डॉ. सुजीत चौधरी दिल्ली-एनसीआर में प्रमुख बाल रोग विशेषज्ञ ने मूत्राशय और गुर्दे की जटिल स्थिति वाले बच्चों की देखभाल की है। उनका काम अंतरराष्ट्रीय प्रशिक्षण, बच्चों के अनुकूल देखभाल और उन्नत परीक्षणों को जोड़ती है जैसे कि बाल चिकित्सा यूरोडायनामिक्स प्रत्येक समस्या का वास्तविक कारण खोजने के लिए।
इस गाइड के अंत तक, माता-पिता समझ जाएंगे कि बच्चों में मूत्राशय की पथरी क्यों बनती है, चेतावनी के संकेतों को कैसे पहचानें, डॉक्टर निदान की पुष्टि कैसे करते हैं, की पूरी श्रृंखला मूत्राशय की पथरी के उपचार के विकल्प , और पत्थरों को वापस आने से कैसे रोकें। यह ज्ञान भय को स्पष्ट, शांत कार्रवाई में बदल सकता है।
"सही निदान और शांति से नियोजित देखभाल के साथ, मूत्राशय की पथरी वाले अधिकांश बच्चे पूरी तरह से ठीक हो जाते हैं," अनुभवी बाल चिकित्सा मूत्र रोग विशेषज्ञ अक्सर माता-पिता को आश्वस्त करते हैं।
चाबी छीन लेना
- बच्चों में मूत्राशय की पथरी अक्सर मूत्राशय खाली होने की समस्याओं से जुड़े होते हैं लेकिन जल्दी, नियोजित देखभाल के लिए अच्छी तरह से प्रतिक्रिया करते हैं। कई छोटे पत्थर अधिक तरल पदार्थ, आहार में परिवर्तन और, चयनित मामलों में, दवा के साथ गुजर सकते हैं या सिकुड़ सकते हैं मूत्राशय की पथरी का विघटन विशेषज्ञ पर्यवेक्षण के तहत।
- एक सावधान मूत्राशय की पथरी का निदान मूत्र परीक्षण, अल्ट्रासाउंड और कभी-कभी सिस्टोस्कोपी के साथ डॉक्टरों को सुरक्षित चयन करने में मदद मिलती है मूत्राशय की पथरी का उपचार प्रत्येक बच्चे के लिए। इससे बार-बार पथरी होने की संभावना कम हो जाती है और गुर्दे की कार्यक्षमता की रक्षा होती है।
- नवीन मूत्राशय की पथरी के लिए लेजर उपचार एक छोटे से कैमरे के माध्यम से पत्थरों को त्वचा पर कटौती के बिना महीन टुकड़ों में तोड़ने की अनुमति देता है। रिकवरी जल्दी होती है, और बच्चे आमतौर पर एक अनुभवी बाल चिकित्सा मूत्र रोग विशेषज्ञ द्वारा उपचार के बाद कुछ दिनों के भीतर फिर से सक्रिय होते हैं।
- साथ बच्चे न्यूरोजेनिक मूत्राशय या अन्य जन्मजात मूत्र संबंधी समस्याओं के लिए दीर्घकालिक योजना की आवश्यकता होती है और बाल चिकित्सा यूरोडायनामिक परीक्षण। विशेषज्ञ की देखभाल के तहत, ये उच्च जोखिम वाले बच्चे भविष्य में कई पत्थरों से बच सकते हैं और वर्षों तक सुरक्षित रह सकते हैं।
बच्चों में मूत्राशय की पथरी को समझना

डॉक्टर मूत्राशय की पथरी को कहते हैं वेसिकल कैलकुली . सरल शब्दों में, ये खनिजों से बनी कठोर गांठें हैं जिन्हें मूत्र में घुलना चाहिए था। जब मूत्र मूत्राशय में बहुत लंबे समय तक रहता है और बहुत केंद्रित हो जाता है, तो ये खनिज आपस में चिपक जाते हैं और क्रिस्टल बनाते हैं। समय के साथ, क्रिस्टल एक या अधिक पत्थरों में विकसित हो जाते हैं।
बच्चों में, यह प्रक्रिया अक्सर शुरू होती है क्योंकि मूत्राशय पूरी तरह से खाली नहीं होता है। कारण हो सकता है:
- एक तंत्रिका समस्या
- आउटलेट पर रुकावट
- जन्म से मूत्राशय का असामान्य आकार
कभी-कभी गुर्दे में शुरू होने वाली एक छोटी सी पथरी नीचे की ओर जाती है और मूत्राशय में रहती है, जहां यह बड़ा हो जाता है। इसे कहा जाता है माध्यमिक या प्रवासशील 6.35 किलोग्राम।
मूत्राशय की पथरी में अलग-अलग रासायनिक मेकअप होते हैं, जैसे:
- कैल्शियम ऑक्सालेट
- कैल्शियम फॉस्फेट
- यूरिक एसिड (ये दवा का जवाब दे सकते हैं)
- संक्रमण से संबंधित स्ट्रुवाइट पथरी, जो तब बनती है जब बैक्टीरिया मूत्र रसायन को बदल देते हैं
- विरल सिस्टीन विशिष्ट आनुवंशिक स्थितियों वाले बच्चों में पथरी
मूत्राशय की पथरी को अन्य प्रकार के पत्थरों से अलग करना भी महत्वपूर्ण है। गुर्दे की पथरी ऊपर की ओर जाएं और जब वे मूत्रवाहिनी से नीचे जाते हैं तो पक्ष या पीठ दर्द का कारण बनते हैं। पित्ताशय की पथरी पाचन तंत्र का हिस्सा हैं और उनका मूत्र से कोई लेना-देना नहीं है। A मूत्राशय में पथरी अलग तरह से व्यवहार करता है, अलग-अलग लक्षण देता है, और उपचार की एक अलग शैली की आवश्यकता होती है।
बच्चे सिर्फ "छोटे वयस्क" नहीं हैं। उनके मूत्राशय अभी भी बढ़ रहे हैं, कई में जन्मजात स्थितियां हैं, और उन्हें कोमल, विशेष देखभाल की आवश्यकता है। यही कारण है कि बाल चिकित्सा मूत्र रोग विशेषज्ञ पसंद डॉ. सुजीत चौधरी उपचार योजना चुनने से पहले इस बात पर ध्यान दें कि प्रत्येक पत्थर कैसे और क्यों बना है।
"बाल चिकित्सा मूत्रविज्ञान में, पथरी का इलाज करना केवल आधा काम है; यह समझना कि यह क्यों बना, उतना ही महत्वपूर्ण है, "अनुभवी चिकित्सक अक्सर जोर देते हैं।
न्यूरोजेनिक मूत्राशय वाले बच्चे उच्च जोखिम में क्यों हैं
A न्यूरोजेनिक मूत्राशय एक मूत्राशय है जो ठीक से काम नहीं करता है क्योंकि इसे नियंत्रित करने वाली नसें क्षतिग्रस्त हो जाती हैं या सही ढंग से नहीं बनती हैं। बच्चों में, यह अक्सर ऐसी स्थितियों के साथ होता है जैसे स्पाइना बिफिडा , रीढ़ की हड्डी की समस्याएं, या जन्म से मौजूद कुछ मस्तिष्क विकार। मस्तिष्क, रीढ़ की हड्डी और मूत्राशय की मांसपेशियों के बीच संदेश मिश्रित या कमजोर होते हैं।
जब मूत्राशय जोर से निचोड़ नहीं सकता है या सही समय पर आराम नहीं कर सकता है, तो मूत्र पूरी तरह से खाली नहीं होता है। हर शौचालय के दौरे के बाद बासी मूत्र का एक पूल पीछे छोड़ दिया जाता है। यह बचा हुआ मूत्र खनिजों से भरपूर होता है और क्रिस्टल और बैक्टीरिया को इकट्ठा करने के लिए एकदम सही जगह प्रदान करता है। महीनों में, यह एक में विकसित हो सकता है मूत्राशय में पथरी .
इस वजह से, न्यूरोजेनिक मूत्राशय वाले बच्चों को एक अनुभवी बाल चिकित्सा मूत्र रोग विशेषज्ञ से बहुत ध्यान देने की आवश्यकता होती है। डॉ. सुजीत चौधरी विस्तृत उपयोग करता है बाल चिकित्सा यूरोडायनामिक परीक्षण यह देखने के लिए कि इन बच्चों में मूत्राशय कैसे भरता है और खाली होता है। इसके आधार पर, वह सिफारिश कर सकता है:
- समयबद्ध शौचालय का दौरा
- क्लीन इंटरमिटेंट कैथीटेराइजेशन (सीआईसी)
- मूत्राशय की मांसपेशियों को आराम देने या मजबूत करने के लिए दवाएं
- मूत्राशय खाली करने या आउटलेट फ़ंक्शन में सुधार करने के लिए सर्जरी
सही योजना के साथ, कई उच्च जोखिम वाले बच्चे पहली बार या बार-बार पथरी होने से बच सकते हैं। नियमित समीक्षा, मूत्राशय स्कैन और मूत्र परीक्षण शुरुआती परिवर्तनों को लेने में मदद करते हैं ताकि एक नया पत्थर विकसित होने से पहले उपचार को समायोजित किया जा सके। यह दीर्घकालिक दृष्टिकोण भविष्य में मूत्राशय की पथरी की समस्याओं के खिलाफ सबसे मजबूत सुरक्षा में से एक है।
जैसा कि विशेषज्ञ अक्सर कहते हैं, "अगले पत्थर को रोकने से शुरू होता है कि मूत्राशय कैसे खाली होता है, न कि केवल पहले से मौजूद पत्थर को हटाना।
क्या आप मूत्राशय में पथरी के लक्षणों का अनुभव कर रहे हैं?
पेशाब के दौरान दर्द, बार-बार पेशाब करने की इच्छा, मूत्र में रक्त, या पेट के निचले हिस्से में परेशानी मूत्राशय में पथरी के संकेत हो सकते हैं। संक्रमण, रुकावट या गुर्दे की क्षति से बचने के लिए प्रारंभिक निदान और समय पर उपचार आवश्यक है। डॉ. सुजीत चौधरी मूत्राशय की पथरी के लिए उन्नत निदान और प्रभावी उपचार विकल्प प्रदान करते हैं।
मूत्राशय की पथरी के उपचार के लिए किसी विशेषज्ञ से परामर्श लेंसंकेतों को पहचानना: बच्चों में मूत्राशय की पथरी के लक्षण
कुछ बहुत छोटी पथरी बिना किसी स्पष्ट संकेत के मूत्र के साथ बाहर निकल जाती है। हालाँकि, एक बार एक मूत्राशय में पथरी बड़ा या खुरदरा हो जाता है, यह मूत्राशय की परत में जलन पैदा करना शुरू कर देता है और मूत्र के प्रवाह को अवरुद्ध कर देता है। माता-पिता अक्सर बच्चे की शौचालय की आदतों या सामान्य आराम में बदलाव देखते हैं।
सामान्य लक्षणों में शामिल हैं:
- पेट के निचले हिस्से में दर्द: एक आम संकेत पेट में दर्द है, जघन हड्डी के ठीक ऊपर। छोटे बच्चे अपने निचले पेट की ओर इशारा कर सकते हैं, चिपचिपे हो सकते हैं, या स्पष्ट कारण के बिना रो सकते हैं। बड़े बच्चे कह सकते हैं कि जब वे चलते हैं या मूत्र पास करने की कोशिश करते हैं तो वे दबाव, भारीपन या तेज दर्द महसूस करते हैं।
- दर्दनाक पेशाब (डिसुरिया): पेशाब करना दर्दनाक हो सकता है, डॉक्टर कहते हैं डिसुरिया . एक बच्चा अचानक शौचालय का उपयोग करने से इनकार कर सकता है, पेशाब करते समय रो सकता है, या कह सकता है कि जब वे रोते हैं तो "यह जलता है" या "दर्द होता है"।
- मूत्र प्रवाह में परिवर्तन: माता-पिता देख सकते हैं कि धारा रुक जाती है और शुरू हो जाती है, या यह कि बच्चा तनाव करता है लेकिन केवल कुछ बूंदों से गुजरता है।
- मूत्राशय नियंत्रण समस्याएं: एक बच्चा जो रात में सूखा था, वह फिर से बिस्तर गीला करना शुरू कर सकता है। बहुत बार मूत्र पारित करने की आवश्यकता हो सकती है, तात्कालिकता की भावना के साथ जो पारित की गई मात्रा से मेल नहीं खाती है। कुछ बच्चों को लगता है कि वे केवल कुछ स्थितियों में ही रो सकते हैं, जैसे कि बैठना या लेटना, क्योंकि यह पत्थर को आउटलेट से दूर ले जाता है।
- मूत्र में रक्त (रक्तमेह): मूत्र गुलाबी, लाल या कोला रंग का दिख सकता है, या यह सामान्य से अधिक बादल और गहरा दिख सकता है। बच्चे के मूत्र में किसी भी रक्त की जांच डॉक्टर द्वारा की जानी चाहिए।
जब इनमें से कई लक्षण एक साथ दिखाई देते हैं, तो बाल चिकित्सा मूत्र रोग विशेषज्ञ से त्वरित राय लेना महत्वपूर्ण है।
कई माता-पिता चिंता करते हैं कि परीक्षण और परीक्षा उनके बच्चे को डरा देगी। डॉ. सुजीत चौधरी एक शांत, बच्चों के अनुकूल शैली का उपयोग करता है, प्रत्येक चरण को सरल शब्दों में समझाता है, और माता-पिता को पास रखता है, जो अधिकांश बच्चों को प्रक्रिया को बहुत अच्छी तरह से प्रबंधित करने में मदद करता है।
व्यापक मूत्राशय पथरी निदान

त्रुटिहीन मूत्राशय की पथरी का निदान सुरक्षित और प्रभावी की दिशा में पहला कदम है मूत्राशय की पथरी का उपचार . डॉ. सुजीत चौधरी एक स्पष्ट, चरणबद्ध दृष्टिकोण का अनुसरण करता है जो पत्थर और अंतर्निहित मूत्राशय की समस्या दोनों को देखता है।
यात्रा आमतौर पर लक्षणों के बारे में विस्तृत बातचीत के साथ शुरू होती है। माता-पिता से दर्द, गीलापन, शौचालय की आदतों, संक्रमण, पिछले स्कैन और स्पाइना बिफिडा या गुर्दे की बीमारी जैसी किसी भी ज्ञात समस्याओं के बारे में पूछा जाता है। इससे शुरुआती सुराग मिलता है कि पत्थर क्यों बना है। एक सौम्य शारीरिक परीक्षा तब शर्मिंदगी या भय पैदा किए बिना पेट, रीढ़ और जननांग क्षेत्र की जांच करती है।
अगला, a यूरिनलिसिस रक्त, सफेद कोशिकाओं, क्रिस्टल और संक्रमण के संकेतों की तलाश करता है। संक्रमण का संदेह होने पर मूत्र संस्कृति को प्रयोगशाला में भेजा जा सकता है। ये परिणाम जरूरत पड़ने पर एंटीबायोटिक दवाओं की योजना बनाने में मदद करते हैं और पत्थर के प्रकार पर संकेत दे सकते हैं, जैसे कि संक्रमण से संबंधित स्ट्रुवाइट पत्थर या यूरिक एसिड पत्थर।
इमेजिंग एक केंद्रीय भूमिका निभाती है। बच्चों में, अल्ट्रासाउंड आमतौर पर पहला परीक्षण होता है, क्योंकि यह विकिरण का उपयोग नहीं करता है और पूरी तरह से दर्द रहित होता है। मूत्राशय, गुर्दे और किसी भी पथरी को दिखाने के लिए जेल के साथ एक छोटी सी जांच को पेट के ऊपर ले जाया जाता है। कुछ मामलों में, पत्थरों की संख्या, आकार और स्थिति को अधिक स्पष्ट रूप से देखने के लिए एक्स-रे या सीटी स्कैन की सलाह दी जा सकती है।
कभी-कभी, सिस्टोस्कोपी की जरूरत है। यह एक ऐसा परीक्षण है जिसमें मूत्राशय के अंदर सीधे देखने के लिए एनेस्थीसिया के तहत मूत्रमार्ग के माध्यम से एक बहुत पतला कैमरा पारित किया जाता है। यह मूत्र रोग विशेषज्ञ को पत्थर के आकार, आकार और सटीक स्थिति और मूत्राशय के अस्तर की स्थिति को देखने की अनुमति देता है। अक्सर, एक ही प्रक्रिया के दौरान पथरी को हटाया जा सकता है।
सर्जरी से पहले, डॉ. सुजीत चौधरी बार-बार कहते हैं बाल चिकित्सा यूरोडायनामिक परीक्षण , खासकर जब उसे एक न्यूरोजेनिक मूत्राशय या अन्य कार्यात्मक समस्या का संदेह हो। यह संपूर्ण दृष्टिकोण केवल इस बात की पुष्टि नहीं करता है कि एक मूत्राशय में पथरी ; यह बताता है कि इसका गठन क्यों हुआ, जो दीर्घकालिक सफलता के लिए महत्वपूर्ण है।
एक पूर्ण नैदानिक कार्य-अप में विशिष्ट परीक्षणों में शामिल हैं:
- मूत्र विश्लेषण और मूत्र संस्कृति
- गुर्दे और मूत्राशय का अल्ट्रासाउंड
- चयनित मामलों में एक्स-रे या सीटी स्कैन
- सिस्टोस्कोपी जब सीधे देखने या हटाने की आवश्यकता होती है
- बाल चिकित्सा यूरोडायनामिक्स उच्च जोखिम या जटिल स्थितियों के लिए
"मूत्राशय की पथरी का सबसे अच्छा उपचार पूछने से शुरू होता है क्यों यह सिर्फ नहीं बल्कि बना कहां है यह है," कई बाल चिकित्सा मूत्र रोग विशेषज्ञ परिवारों को याद दिलाते हैं।
बाल चिकित्सा यूरोडायनामिक्स की महत्वपूर्ण भूमिका
बाल चिकित्सा यूरोडायनामिक्स विशेष परीक्षण हैं जो अध्ययन करते हैं कि बच्चे का मूत्राशय कैसे संग्रहीत करता है और मूत्र पास करता है। एक बहुत पतली ट्यूब को मूत्राशय और कभी-कभी मलाशय में रखा जाता है। चूंकि मूत्राशय धीरे-धीरे बाँझ तरल पदार्थ से भर जाता है, सेंसर दबाव और प्रवाह को मापते हैं जबकि बच्चा आराम से बैठता है या लेटता है।
इन मापों से पता चलता है कि भरने के दौरान मूत्राशय ठीक से आराम करता है या नहीं, क्या यह बहुत जल्दी सिकुड़ता है, क्या आउटलेट सही समय पर खुलता है, और कितना मूत्र पीछे छोड़ दिया जाता है। संदिग्ध न्यूरोजेनिक मूत्राशय, वाल्व की समस्याओं, या पिछली सर्जरी वाले बच्चों के लिए, यह जानकारी आवश्यक है।
डॉ. सुजीत चौधरी उच्च जोखिम वाले बच्चों में मूत्राशय की पथरी के लिए कई सर्जिकल प्रक्रियाओं से पहले यूरोडायनामिक परीक्षण की सिफारिश करता है। परिणाम दवाओं, कैथेटर के उपयोग, या खाली करने में सुधार के लिए ऑपरेशन की आवश्यकता के बारे में निर्णय लेने का मार्गदर्शन करते हैं। वे यह अनुमान लगाने में भी मदद करते हैं कि कौन से बच्चे नए पत्थर बना सकते हैं जब तक कि अंतर्निहित समस्या को ठीक नहीं किया जाता है।
माता-पिता अक्सर चिंता करते हैं कि यह परीक्षण दर्दनाक या भयावह होगा। व्यवहार में, यह स्थानीय संवेदनाहारी जेल, व्याकुलता और बच्चों के साथ काम करने के लिए उपयोग की जाने वाली एक सौम्य टीम के साथ किया जाता है। परीक्षण छोटा है, और अधिकांश बच्चे इसे बहुत अच्छी तरह से सहन करते हैं। विस्तृत परीक्षण का यह स्तर उच्च गुणवत्ता वाली बाल चिकित्सा मूत्र संबंधी देखभाल का एक प्रमुख मार्कर है।
जैसा कि एक वरिष्ठ बाल चिकित्सा मूत्र रोग विशेषज्ञ इसका वर्णन करता है, "यूरोडायनामिक्स अनुमान को स्पष्ट संख्याओं में बदल देता है जो हर महत्वपूर्ण निर्णय का मार्गदर्शन करता है।
मूत्राशय की पथरी के उपचार के विकल्प: रूढ़िवादी से शल्य चिकित्सा तक
एक बार परीक्षण एक की पुष्टि करता है मूत्राशय में पथरी , अगला कदम सबसे सुरक्षित और सबसे प्रभावी उपचार चुनना है। हर बच्चे के लिए कोई एक योजना नहीं है। मूत्राशय की पथरी के उपचार के विकल्प पत्थरों के आकार और संख्या, उनके रासायनिक मेकअप, बच्चे की उम्र, लक्षण और किसी भी अंतर्निहित मूत्र संबंधी स्थिति पर निर्भर करता है।
जब भी यह सुरक्षित हो, डॉ. सुजीत चौधरी कम से कम आक्रामक विकल्प पसंद करता है। बहुत छोटे पत्थरों के लिए जो रुकावट या संक्रमण का कारण नहीं बन रहे हैं, इसका मतलब करीब से अवलोकन की अवधि हो सकती है। बच्चों को अधिक पानी पीने के लिए प्रोत्साहित किया जाता है, और पत्थर बनाने वाले खनिजों को कम करने के लिए आहार में बदलाव किए जाते हैं। नियमित अल्ट्रासाउंड जांच से पता चलता है कि पत्थर आकार या स्थिति में बदल रहा है या नहीं।
निश्चित के लिए यूरिक एसिड पथरी, दवा मदद कर सकती है मूत्राशय की पथरी का विघटन . पोटेशियम साइट्रेट जैसी दवाएं मूत्र को कम अम्लीय बनाती हैं, और हफ्तों या महीनों में पथरी सिकुड़ सकती है। इस विधि में मूत्र पीएच, गुर्दे के कार्य और पथरी के आकार की सावधानीपूर्वक निगरानी की आवश्यकता होती है। यह अधिकांश कैल्शियम आधारित पत्थरों के लिए उपयुक्त नहीं है।
जब पथरी बहुत बड़ी होती है या लक्षण पैदा कर रही होती है, तो आमतौर पर एंडोस्कोपिक हटाने की सलाह दी जाती है। मुख्य विधि है सिस्टोलिथोलापैक्सी , जिसमें एक पतला स्कोप मूत्रमार्ग के माध्यम से मूत्राशय में एनेस्थीसिया के तहत पारित किया जाता है। विशेष उपकरण, अक्सर उपयोग करके मूत्राशय की पथरी के लिए लेजर उपचार , पत्थर को छोटे-छोटे टुकड़ों में तोड़ दें, जिन्हें बाद में धोया जाता है।
दुर्लभ मामलों में जहां पथरी बहुत बड़ी होती है, बहुत कठोर होती है, या अन्य समस्याओं जैसे कि एक बड़ा डायवर्टीकुलम या जटिल शरीर रचना विज्ञान से जुड़ी होती है, एक खुला ऑपरेशन कहा जाता है सिस्टोलिथोटॉमी सुरक्षित हो सकता है। यहां, निचले पेट पर एक छोटा सा कट लगाया जाता है, मूत्राशय को खोला जाता है, और पत्थर को सीधे हटा दिया जाता है। इसे किसी भी संरचनात्मक समस्या की मरम्मत के साथ जोड़ा जा सकता है।
भर में, डॉ. सुजीत चौधरी कारण के साथ-साथ पथरी के इलाज पर भी विशेष ध्यान देता है। शून्य शिकायतों के साथ उनका 25 साल का रिकॉर्ड सावधानीपूर्वक मामले के चयन, सटीक सर्जिकल कार्य और हर कदम पर परिवारों के साथ स्पष्ट संचार को दर्शाता है।
क्या आप मूत्राशय में पथरी के लक्षणों का अनुभव कर रहे हैं?
पेशाब के दौरान दर्द, बार-बार पेशाब करने की इच्छा, मूत्र में रक्त, या पेट के निचले हिस्से में परेशानी मूत्राशय में पथरी के संकेत हो सकते हैं। संक्रमण, रुकावट या गुर्दे की क्षति से बचने के लिए प्रारंभिक निदान और समय पर उपचार आवश्यक है। डॉ. सुजीत चौधरी मूत्राशय की पथरी के लिए उन्नत निदान और प्रभावी उपचार विकल्प प्रदान करते हैं।
मूत्राशय की पथरी के उपचार के लिए किसी विशेषज्ञ से परामर्श लेंमूत्राशय की पथरी के लिए लेजर उपचार: आधुनिक न्यूनतम इनवेसिव समाधान
कई बच्चों के लिए, मूत्राशय की पथरी के लिए लेजर उपचार सुरक्षा, आराम और त्वरित पुनर्प्राप्ति का एक उत्कृष्ट संतुलन प्रदान करता है। सबसे आम प्रणाली का उपयोग होल्मियम लेजर टेक्नोलॉजी। यह लेजर सिस्टोस्कोप के अंदर पारित एक बहुत पतले फाइबर के माध्यम से ऊर्जा के छोटे विस्फोट प्रदान करता है।
सिस्टोलिथोलापैक्सी के दौरान, बच्चा सामान्य या स्पाइनल एनेस्थीसिया के तहत होता है, इसलिए कोई दर्द महसूस नहीं होता है। सिस्टोस्कोप को मूत्रमार्ग के माध्यम से मूत्राशय में धीरे से पारित किया जाता है। एक बार जब पत्थर दिखाई देता है, तो लेजर फाइबर को उसके संपर्क में रखा जाता है। लेजर ऊर्जा पत्थर को रेत जैसे टुकड़ों में तोड़ देती है, जिन्हें बाद में दायरे के माध्यम से बाहर निकाल दिया जाता है।
बच्चों के लिए इस विधि के कई फायदे हैं:
- त्वचा पर कोई कट नहीं और कोई दिखाई देने वाला निशान नहीं
- आमतौर पर कम से कम रक्तस्राव
- प्रक्रिया के बाद हल्का, अल्पकालिक दर्द
- अस्पताल में कम रहना, अक्सर डे-केयर या एक रात
- स्कूल और खेलने के लिए त्वरित वापसी, आमतौर पर कुछ दिनों के भीतर
माता-पिता अक्सर सुरक्षा के बारे में पूछते हैं। होल्मियम लेजर का उपयोग बाल चिकित्सा मूत्रविज्ञान में कई वर्षों से किया जाता रहा है, जब प्रशिक्षित विशेषज्ञों द्वारा संभाला जाता है तो बहुत अच्छे परिणाम होते हैं। डॉ. सुजीत चौधरी बच्चों में न्यूनतम इनवेसिव और लेजर-आधारित प्रक्रियाओं में अत्यधिक अनुभवी है। उनकी टीम जोखिम को यथासंभव कम रखने के लिए सख्त सुरक्षा जांच, बच्चे के आकार के उपकरणों और सावधानीपूर्वक एनेस्थीसिया योजनाओं का उपयोग करती है।
सर्जिकल हटाना: जब ओपन सिस्टोलिथोटॉमी आवश्यक हो
हालांकि एंडोस्कोपिक लेजर तकनीक ज्यादातर मामलों के लिए काम करती है, कुछ बच्चों को एक खुले ऑपरेशन की आवश्यकता होती है जिसे कहा जाता है सिस्टोलिथोटॉमी . यह आमतौर पर तब सलाह दी जाती है जब:
- पत्थर बहुत बड़ा है
- एक साथ कई पत्थर पैक किए गए हैं
- बच्चे की शारीरिक रचना एंडोस्कोपिक पहुंच को कठिन या असुरक्षित बनाती है
सिस्टोलिथोटॉमी के दौरान, बच्चे को सामान्य संज्ञाहरण दिया जाता है। सर्जन पेट के निचले हिस्से में एक छोटा सा कट लगाता है और फिर मूत्राशय को खोलता है। पत्थर या पत्थरों को पूरी तरह से हटा दिया जाता है, और मूत्राशय को फिर से ठीक टांके के साथ बंद कर दिया जाता है। यदि कोई संबंधित समस्या है जैसे कि डायवर्टीकुलम या रुकावट है, डॉ. सुजीत चौधरी अक्सर एक ही बैठक में इसे ठीक कर देता है।
जिन बच्चों की ओपन सर्जरी होती है, वे आमतौर पर कुछ दिनों के लिए अस्पताल में रहते हैं। उपचार की अनुमति देने के लिए मूत्राशय में थोड़े समय के लिए एक कैथेटर छोड़ दिया जाता है। दर्द को दवाओं से नियंत्रित किया जाता है, और अधिकांश बच्चे एक या दो दिन के भीतर चल रहे हैं और खा रहे हैं। माता-पिता को घाव की देखभाल, गतिविधि सीमा और अनुवर्ती योजनाओं पर स्पष्ट मार्गदर्शन प्राप्त होता है।
जटिल बाल चिकित्सा मूत्रविज्ञान में 25 से अधिक वर्षों के अनुभव के साथ, डॉ. चौधरी इन ऑपरेशनों से बहुत परिचित है। उनकी सावधानीपूर्वक तकनीक और संरचित पोस्ट-ऑपरेटिव देखभाल बच्चों को सुरक्षित और आराम से ठीक होने में मदद करती है।
अंतर्निहित कारणों को संबोधित करना: दीर्घकालिक सफलता के लिए आवश्यक
एक को हटाना मूत्राशय में पथरी कहानी का केवल एक हिस्सा है। यदि पथरी बनने का कारण ठीक नहीं किया जाता है, तो भविष्य में नए पत्थर दिखाई देने की प्रबल संभावना है। दीर्घकालिक सफलता मूल कारण का पता लगाने और उसका इलाज करने पर निर्भर करती है।
बच्चों में, आम अंतर्निहित समस्याओं में शामिल हैं:
- न्यूरोजेनिक मूत्राशय
- मूत्राशय या मूत्रमार्ग की संरचनात्मक असामान्यताएं
- चयापचय की स्थिति जो मूत्र में कुछ खनिजों को बढ़ाती है
- पिछले संक्रमणों या सर्जरी से निशान
इनमें से प्रत्येक को अपनी योजना की आवश्यकता है।
न्यूरोजेनिक मूत्राशय के लिए, प्रबंधन में शामिल हो सकते हैं क्लीन इंटरमिटेंट कैथीटेराइजेशन (सीआईसी) मूत्राशय को दिन में कई बार पूरी तरह से खाली करने के लिए। दवाएं आवश्यकतानुसार मूत्राशय की मांसपेशियों को आराम देने या मजबूत करने में मदद कर सकती हैं। यूरोडायनामिक अध्ययन इन विकल्पों का मार्गदर्शन करें और प्रगति की निगरानी के लिए समय के साथ दोहराया जाता है।
कुछ शारीरिक मुद्दों, जैसे मूत्राशय डायवर्टिकुला, मूत्रमार्ग वाल्व, या तंग संकुचन, सर्जरी की आवश्यकता हो सकती है। इन समस्याओं को ठीक करने से मूत्र ठहराव कम हो जाता है और भविष्य में पथरी होने का खतरा कम हो जाता है। जिन बच्चों को मूत्राशय वृद्धि सर्जरी हुई है, उन्हें आजीवन अनुवर्ती कार्रवाई की आवश्यकता होती है, क्योंकि बलगम और परिवर्तित प्रवाह पथरी की संभावना को अधिक बना सकता है।
आवर्तक मूत्र पथ के संक्रमण दृढ़ नियंत्रण की भी आवश्यकता है। इसमें लक्षित एंटीबायोटिक्स, मूत्राशय की आदतों का प्रशिक्षण और कब्ज की जांच शामिल हो सकती है, जो अक्सर मूत्राशय की समस्याओं को खराब कर देती है। डॉ. सुजीत चौधरी पूरे बच्चे को देखता है, न कि केवल स्कैन, और इन सभी धागों को एक स्पष्ट योजना में एक साथ लाता है।
नियमित अनुवर्ती दौरे, दोहराए जाने वाले अल्ट्रासाउंड और कभी-कभी यूरोडायनामिक परीक्षण यह पुष्टि करने में मदद करते हैं कि मूत्राशय अच्छी तरह से खाली हो रहा है और वह मूत्राशय की पथरी के आकार में कमी या रोकथाम ट्रैक पर है। यह जुड़ने का तरीका बच्चों को पत्थर-मुक्त रहने का सबसे अच्छा मौका देता है।
मूत्राशय की पथरी विघटन और आकार में कमी: गैर-सर्जिकल दृष्टिकोण
एक बच्चे में हर मूत्राशय की पथरी को तत्काल सर्जरी की आवश्यकता नहीं होती है। चयनित मामलों में, गैर-सर्जिकल तरीके अनुमति दे सकते हैं मूत्राशय की पथरी के आकार में कमी या मूत्राशय के अंदर उपकरणों के बिना पूर्ण निकासी। कुंजी एक अनुभवी बाल चिकित्सा मूत्र रोग विशेषज्ञ द्वारा सावधानीपूर्वक चयन और करीबी निगरानी है।
बहुत छोटे पत्थर, अक्सर कुछ मिलीमीटर से कम, स्वाभाविक रूप से गुजर सकते हैं। माता-पिता को सलाह दी जाती है कि वे बच्चे के तरल पदार्थ का सेवन बढ़ाएं ताकि मूत्र हल्का पीला और भरपूर मात्रा में रहे। मूत्राशय के माध्यम से बहने वाले अधिक मूत्र से खनिज जमने की संभावना कम हो जाती है और छोटे पत्थरों और क्रिस्टल को बाहर निकालने में मदद मिलती है।
के लिए यूरिक एसिड पत्थर, दवा आधारित मूत्राशय की पथरी का विघटन कभी-कभी संभव होता है। पोटेशियम साइट्रेट जैसी दवाएं मूत्र को अम्लीय से अधिक क्षारीय में बदल देती हैं। इस नई रासायनिक सेटिंग में, यूरिक एसिड की पथरी नरम और सिकुड़ना शुरू हो सकती है। इस प्रक्रिया में कई हफ्तों से लेकर महीनों तक का समय लग सकता है और इसके लिए मूत्र पीएच की नियमित जांच और दोहराए जाने वाले अल्ट्रासाउंड की आवश्यकता होती है।
रूढ़िवादी उपचार के दौरान, सावधानीपूर्वक अनुवर्ती कार्रवाई आवश्यक है। डॉ. सुजीत चौधरी आमतौर पर यह सुनिश्चित करने के लिए बार-बार स्कैन शेड्यूल करता है कि पत्थर बढ़ नहीं रहा है या ऐसी स्थिति में नहीं जा रहा है जहां यह मूत्र प्रवाह को अवरुद्ध कर सकता है। यदि दर्द बढ़ता है, संक्रमण प्रकट होता है, या पथरी अपेक्षा के अनुरूप सिकुड़ती नहीं है, तो योजना को सक्रिय हटाने के लिए बदल दिया जाता है।
आहार परिवर्तन इन गैर-सर्जिकल तरीकों का समर्थन कर सकते हैं। यूरिक एसिड पत्थरों के लिए उच्च-प्यूरीन खाद्य पदार्थों को कम करने और कैल्शियम ऑक्सालेट पत्थरों के लिए उच्च-ऑक्सालेट वस्तुओं को कम करने से मदद मिलती है। इसी समय, सामान्य कैल्शियम का सेवन स्थिर रखा जाता है, क्योंकि बहुत कम कैल्शियम वास्तव में कुछ प्रकार की पथरी को बनाने के लिए प्रोत्साहित कर सकता है।
माता-पिता आश्वस्त महसूस कर सकते हैं कि सर्जरी का सुझाव केवल तभी दिया जाता है जब जरूरत हो। जब सही समय पर सही बच्चे में उपयोग किया जाता है, तो गैर-सर्जिकल दृष्टिकोण इसका एक महत्वपूर्ण हिस्सा होते हैं मूत्राशय की पथरी का उपचार .
रोकथाम रणनीतियाँ: अपने बच्चे को भविष्य की पथरी से बचाना

एक बार एक बच्चे को एक मूत्राशय में पथरी , रोकथाम उतनी ही महत्वपूर्ण हो जाती है जितनी कि उपचार। सरल दैनिक आदतें, विशेषज्ञ अनुवर्ती कार्रवाई के साथ मिलकर, एक और पथरी बनने की संभावना को बहुत कम कर सकती हैं।
रोकथाम के प्रमुख कदमों में शामिल हैं:
- अच्छा जलयोजन: बच्चों को दिन भर फैलने वाला पर्याप्त पानी पीना चाहिए ताकि उनका मूत्र हल्का पीला बना रहे। सटीक मात्रा उम्र और वजन पर निर्भर करती है, लेकिन कई स्कूली उम्र के बच्चों को प्रति दिन लगभग 1.5 से 2 लीटर की आवश्यकता होती है, गर्म मौसम में या सक्रिय खेल के दौरान अधिक। इस उद्देश्य के लिए पानी शर्करा युक्त पेय की तुलना में कहीं बेहतर है।
- पत्थर के प्रकार से मेल खाने वाला आहार:
- के लिए यूरिक एसिड पत्थर, लाल मांस, ऑर्गन मीट और कुछ समुद्री भोजन कम हो जाते हैं।
- के लिए कैल्शियम ऑक्सालेट पत्थर, पालक, चुकंदर, चॉकलेट और बड़ी मात्रा में नट्स जैसे खाद्य पदार्थों को नियंत्रित किया जाता है, हटाया नहीं जाता है।
- पर्याप्त डेयरी सेवन अभी भी महत्वपूर्ण है, क्योंकि भोजन में सामान्य कैल्शियम आंत में ऑक्सालेट को बांधने में मदद कर सकता है।
- साइट्रेट युक्त खाद्य पदार्थ: नींबू, नीबू और संतरे जैसे खट्टे फल प्राकृतिक साइट्रेट प्रदान करते हैं, जो कुछ पत्थरों को बनने से रोकने में मदद करता है। इन्हें आहार में शामिल करना, जहां इनसे बचने के लिए कोई एलर्जी या अन्य चिकित्सा कारण नहीं है, मददगार हो सकता है।
- उच्च जोखिम वाले बच्चों में मूत्राशय की देखभाल: न्यूरोजेनिक मूत्राशय या संरचनात्मक समस्याओं वाले बच्चों को नियमित कैथीटेराइजेशन, मूत्राशय प्रशिक्षण और बाल चिकित्सा मूत्र रोग विशेषज्ञ द्वारा करीबी समीक्षा जैसे चल रहे उपायों की आवश्यकता होती है। मूत्र पथ के संक्रमण का शीघ्र उपचार महत्वपूर्ण है, क्योंकि बार-बार संक्रमण पथरी के गठन को चला सकता है।
डॉ. सुजीत चौधरी संरचित अनुवर्ती योजनाएं प्रदान करता है जिसमें समय-समय पर अल्ट्रासाउंड स्कैन और मूत्र जांच शामिल हो सकती है। स्पष्ट लिखित सलाह माता-पिता को तरल पदार्थ, आहार और दवाओं पर नज़र रखने में मदद करती है। इस साझा प्रयास से मूत्राशय की पथरी का खतरा कम रखा जा सकता है।
बाल चिकित्सा नेफ्रोलॉजी में एक आम शिक्षा है, "सबसे अच्छा गुर्दे या मूत्राशय की पथरी वह है जो कभी भी पहली जगह में नहीं बनती है।
अनुपचारित मूत्राशय की पथरी की संभावित जटिलताएँ
हालांकि यह महत्वपूर्ण है कि घबराएं नहीं, माता-पिता को यह समझना चाहिए कि डॉक्टर मूत्राशय की पथरी को गंभीरता से क्यों लेते हैं। A मूत्राशय में पथरी उचित देखभाल के बिना छोड़ दिया जाता है जो समय के साथ कई स्वास्थ्य समस्याओं का कारण बन सकता है। सकारात्मक खबर यह है कि इन परिणामों को आमतौर पर प्रारंभिक विशेषज्ञ उपचार के साथ टाला जा सकता है।
संभावित जटिलताओं में शामिल हैं:
- पुरानी असुविधा: पथरी से चल रही जलन से पेट के निचले हिस्से में दर्द, बार-बार और दर्दनाक पेशाब आना और शौचालय में लगातार यात्रा हो सकती है। इससे नींद, स्कूल और खेल में खलल पड़ सकता है। बच्चे शौचालय का उपयोग करने के बारे में चिंतित हो सकते हैं और बहुत लंबे समय तक मूत्र को रोक सकते हैं, जो तब चीजों को बदतर बना देता है।
- बार-बार मूत्र पथ के संक्रमण (यूटीआई): मूत्राशय की पथरी बैक्टीरिया के बढ़ने के लिए एक सतह के रूप में कार्य करती है। इससे बुखार, दुर्गंधयुक्त मूत्र और थकान के साथ बार-बार यूटीआई हो सकता है। कुछ बच्चे एंटीबायोटिक दवाओं के कई कोर्स पर समाप्त हो जाते हैं, जो तब तक संक्रमण को पूरी तरह से साफ नहीं करते हैं जब तक कि पथरी को हटा नहीं दिया जाता है।
- तीव्र मूत्र प्रतिधारण: कुछ मामलों में, एक पत्थर हिल सकता है और मूत्राशय के आउटलेट को अवरुद्ध कर सकता है। यह कारण बनता है तीव्र मूत्र प्रतिधारण , अचानक, बहुत दर्दनाक अवस्था जहां बच्चा बिल्कुल भी पेशाब नहीं कर पाता है। मूत्राशय अधिक भरा हुआ और फैला हुआ हो जाता है। यह स्थिति एक आपातकालीन स्थिति है और मूत्राशय को निकालने के लिए तत्काल अस्पताल उपचार की आवश्यकता होती है।
- गुर्दे की क्षति: लंबे समय तक रुकावट या उच्च मूत्राशय दबाव मूत्र को गुर्दे की ओर वापस धकेल सकता है, जिससे हाइड्रोनफ्रोसिस और, गंभीर मामलों में, गुर्दे की स्थायी क्षति।
बहुत बड़े पत्थर जो कई वर्षों तक मूत्राशय के अस्तर को परेशान करते हैं, उन्हें वयस्कों में कुछ मूत्राशय के कैंसर के उच्च जोखिम से जोड़ा गया है, हालांकि यह बच्चों में दुर्लभ है।
जैसे विशेषज्ञों से त्वरित सलाह लेकर डॉ. सुजीत चौधरी , माता-पिता इन जटिलताओं को रोक सकते हैं। समय पर निदान और नियोजित मूत्राशय की पथरी का उपचार मूत्राशय और गुर्दे दोनों की रक्षा करें और बच्चों को सामान्य, सक्रिय जीवन में लौटने में मदद करें।
बाल चिकित्सा मूत्राशय पथरी उपचार के लिए डॉ. सुजीत चौधरी को क्यों चुनें?
सही विशेषज्ञ का चयन सबसे महत्वपूर्ण कदमों में से एक है जो माता-पिता एक बच्चे के लिए उठा सकते हैं मूत्राशय में पथरी . डॉ. सुजीत चौधरी दिल्ली-एनसीआर में एक प्रमुख बाल चिकित्सा मूत्र रोग विशेषज्ञ हैं, जिनकी मृत्यु 25 साल का विशेष अनुभव मूत्र संबंधी समस्याओं वाले शिशुओं, बच्चों और किशोरों की देखभाल में।
उनके प्रशिक्षण में रॉयल कॉलेजों और अमेरिकन कॉलेज ऑफ सर्जन्स से प्रतिष्ठित फेलोशिप शामिल हैं, और उनके काम को मान्यता दी गई है इंडियन एसोसिएशन ऑफ पीडियाट्रिक सर्जन सर्जिकल उत्कृष्टता के लिए। माता-पिता के लिए उतना ही महत्वपूर्ण, उनके पास सुरक्षित अभ्यास का एक लंबा रिकॉर्ड है शून्य शिकायत .
डॉ. चौधरी इस पृष्ठभूमि को उन्नत तकनीक के साथ जोड़ते हैं। उनका अभ्यास प्रदान करता है बाल चिकित्सा यूरोडायनामिक परीक्षण , उच्च गुणवत्ता वाले अल्ट्रासाउंड और इमेजिंग, न्यूनतम इनवेसिव एंडोस्कोपिक सर्जरी, और मूत्राशय की पथरी के लिए लेजर उपचार बच्चे के आकार के उपकरणों का उपयोग करना। इसका मतलब है कि बच्चे घर के करीब बहुत उच्च स्तरीय देखभाल प्राप्त कर सकते हैं।
देखभाल का माहौल शांत और बच्चों के अनुकूल है। परीक्षाएं कोमल होती हैं, स्पष्टीकरण सरल होते हैं, और माता-पिता निर्णयों में पूरी तरह से शामिल होते हैं। उपचार योजनाएँ व्यक्तिगत हैं, जो बच्चे के लक्षणों, परीक्षण के परिणामों और परिवार की जरूरतों के आधार पर होती हैं, न कि एक मानक "एक योजना सभी के लिए उपयुक्त होती है" दृष्टिकोण।
24/7 टेली या वीडियो परामर्श विकल्पों और नैतिक, सस्ती देखभाल पर स्पष्ट ध्यान देने के साथ, डॉ. सुजीत चौधरी दिल्ली-एनसीआर और उससे आगे के परिवारों के लिए एक विश्वसनीय भागीदार है जो मूत्राशय की पथरी और अन्य बाल चिकित्सा मूत्रविज्ञान चिंताओं का सामना कर रहे हैं।
"माता-पिता को स्पष्ट उत्तर, ईमानदार विकल्प और प्रश्न पूछने के लिए समय की आवश्यकता होती है। यह सुरक्षित बाल चिकित्सा शल्य चिकित्सा देखभाल का दिल है," डॉ. चौधरी जैसे डॉक्टर अक्सर परिवारों को बताते हैं।
निष्कर्ष
बच्चों में मूत्राशय की पथरी पहली बार में भयावह लग सकती है, लेकिन वे हैं इलाज योग्य शर्तें। सावधान के साथ मूत्राशय की पथरी का निदान नवीन मूत्राशय की पथरी का उपचार , और करीबी अनुवर्ती, अधिकांश बच्चे पूरी तरह से ठीक हो जाते हैं और सामान्य खेल, स्कूल और नींद में लौट आते हैं।
उपचार के विकल्प बढ़े हुए तरल पदार्थ और दवा से लेकर होते हैं मूत्राशय की पथरी का विघटन चयनित मामलों में, न्यूनतम इनवेसिव लेजर सिस्टोलिथोलैपैक्सी के माध्यम से, दुर्लभ बहुत बड़े पत्थर के लिए सर्जरी खोलने के लिए। सबसे ज्यादा मायने यह रखता है कि योजना बच्चे के पथरी के प्रकार, मूत्राशय के कार्य और समग्र स्वास्थ्य से मेल खाती है।
दीर्घकालिक सफलता पत्थर को हटाने से कहीं अधिक पर निर्भर करती है। न्यूरोजेनिक मूत्राशय, शारीरिक समस्याओं या संक्रमण पैटर्न जैसे अंतर्निहित कारणों को संबोधित करना एक नए को रोकने की कुंजी है मूत्राशय में पथरी बनाने से। नियमित निगरानी, स्वस्थ आदतें और स्पष्ट मार्गदर्शन सभी एक भूमिका निभाते हैं।
अपने गहरे अनुभव के संयोजन के साथ, उन्नत बाल चिकित्सा यूरोडायनामिक कौशल, और बाल-केंद्रित देखभाल, डॉ. सुजीत चौधरी दिल्ली-एनसीआर में परिवारों को निदान, उपचार और रोकथाम के माध्यम से एक सुरक्षित और आश्वस्त करने वाला मार्ग प्रदान करता है। यदि कोई बच्चा मूत्राशय की पथरी के लक्षण दिखाता है, तो प्रारंभिक परामर्श की व्यवस्था करने से उनके आराम और दीर्घकालिक स्वास्थ्य में बहुत फर्क पड़ सकता है।
क्या आप मूत्राशय में पथरी के लक्षणों का अनुभव कर रहे हैं?
पेशाब के दौरान दर्द, बार-बार पेशाब करने की इच्छा, मूत्र में रक्त, या पेट के निचले हिस्से में परेशानी मूत्राशय में पथरी के संकेत हो सकते हैं। संक्रमण, रुकावट या गुर्दे की क्षति से बचने के लिए प्रारंभिक निदान और समय पर उपचार आवश्यक है। डॉ. सुजीत चौधरी मूत्राशय की पथरी के लिए उन्नत निदान और प्रभावी उपचार विकल्प प्रदान करते हैं।
मूत्राशय की पथरी के उपचार के लिए किसी विशेषज्ञ से परामर्श लेंक्या मूत्राशय की पथरी उपचार के बिना स्वाभाविक रूप से घुल सकती है?
बहुत छोटा मूत्राशय की पथरी कभी-कभी स्वाभाविक रूप से बाहर निकल सकता है जब कोई बच्चा अधिक पानी पीता है और अच्छी तरह से हाइड्रेटेड रहता है। कुछ मामलों में, यूरिक एसिड पोटेशियम साइट्रेट जैसी दवाओं से पथरी सिकुड़ सकती है जो मूत्र अम्लता को बदलती है। अधिकांश कैल्शियम आधारित पथरी घुलती नहीं हैं और सक्रिय उपचार की आवश्यकता होती है। यहां तक कि जब प्राकृतिक मार्ग के लिए उम्मीद कर रहे हैं, चिकित्सा पर्यवेक्षण और दोहराने स्कैन यह सुनिश्चित करने के लिए महत्वपूर्ण हैं कि पत्थर बढ़ नहीं रहे हैं या मूत्र प्रवाह को अवरुद्ध कर रहे हैं.
मूत्राशय की पथरी के लिए लेजर उपचार में कितना समय लगता है?
अधिकांश बच्चों के लिए, एंडोस्कोपिक मूत्राशय की पथरी के लिए लेजर उपचार , या सिस्टोलिथोलापैक्सी, पत्थरों के आकार और संख्या के आधार पर लगभग 30 से 60 मिनट का समय लेता है। प्रक्रिया सामान्य या स्पाइनल एनेस्थीसिया के तहत की जाती है, इसलिए बच्चे को दर्द महसूस नहीं होता है। कई बच्चे उसी दिन या अस्पताल में एक रात के बाद घर जाते हैं। घर पर कुछ शांत दिन आमतौर पर स्कूल लौटने से पहले पर्याप्त होते हैं और एक सप्ताह के भीतर हल्का खेल होता है।
क्या मूत्राशय की पथरी की सर्जरी बच्चों के लिए दर्दनाक है?
के दौरान मूत्राशय की पथरी की सर्जरी , चाहे एंडोस्कोपिक हो या खुला, आधुनिक एनेस्थीसिया का मतलब है कि बच्चे को कोई दर्द महसूस नहीं होता है। प्रक्रिया के बाद, पेशाब करते समय हल्की चुभन हो सकती है या एक या दो दिन के लिए पेट में कुछ परेशानी हो सकती है। मुंह से ली जाने वाली दर्द की दवाएं ज्यादातर बच्चों में इसे अच्छी तरह से नियंत्रित करती हैं। डॉ. सुजीत चौधरी और उनकी टीम सर्जरी से पहले और बाद में चिंता को कम करने के लिए एक सौम्य, आश्वस्त दृष्टिकोण का भी उपयोग करती है।
मूत्राशय की पथरी को रोकने के लिए मेरे बच्चे को किन खाद्य पदार्थों से बचना चाहिए?
भोजन की सलाह पत्थर के प्रकार पर निर्भर करती है। परीक्षण और पथरी विश्लेषण के बाद:
साथ बच्चे यूरिक एसिड पत्थरों को आमतौर पर लाल मांस, अंग मांस और कुछ समुद्री भोजन को सीमित करने के लिए कहा जाता है।
के लिए कैल्शियम ऑक्सालेट पत्थर, पालक, चुकंदर, चॉकलेट और बड़ी मात्रा में नट्स कम हो जाते हैं, हटाए नहीं जाते हैं।
नींबू और संतरे जैसे खट्टे फल कई प्रकार के पत्थरों से बचाने में मदद कर सकते हैं।
डेयरी सामान्य रूप से जारी रखी जाती है, क्योंकि सामान्य कैल्शियम का सेवन सहायक होता है।
पथरी का प्रकार चाहे जो भी हो, दिन भर में नियमित रूप से पानी का सेवन आवश्यक है।
मूत्राशय की पथरी के उपचार के बाद मेरे बच्चे को कितनी बार अनुवर्ती अल्ट्रासाउंड करना चाहिए?
अधिकांश बच्चों का पहला फॉलो-अप होता है अल्ट्रासाउंड उपचार के लगभग चार से छह सप्ताह बाद यह पुष्टि करने के लिए कि मूत्राशय साफ है और अच्छी तरह से खाली हो रहा है। यदि नए पत्थरों के कोई संकेत नहीं हैं, तो पहले कुछ वर्षों के लिए हर छह महीने में स्कैन करना आम बात है। न्यूरोजेनिक मूत्राशय, मूत्राशय वृद्धि, या बार-बार संक्रमण वाले बच्चों को अधिक बार जांच की आवश्यकता हो सकती है। यदि दर्द या गीलापन जैसे लक्षण वापस आ जाते हैं, बाल चिकित्सा यूरोडायनामिक मूत्राशय समारोह का पुनर्मूल्यांकन करने के लिए परीक्षण दोहराया जा सकता है।